Туберкульозна інтоксикація – незвичайна форма туберкульозу. Що це така за інтоксикація – цікавляться люди. Чи небезпечна вона? Заразна чи? Кого вражає? Захворювання вражає всі вікові категорії, але частіше такий діагноз ставиться дітям або підліткам. Розпізнати інтоксикацію, як і інші форми хвороби, досить важко. Чим більше виражені симптоми, тим запущеними випадок.
Опис і походження хвороби

Туберкульозна інтоксикація – інфекційний процес в організмі, викликаний діяльністю Mycobacterium tuberculosis (людський туберкульоз) або в більш рідкісних випадках – Mycobacterium bovis (бичачий туберкульоз); не має точної локації. Тобто це тотальне поширення мікобактерій по організму. Буває вторинного і первинного характеру.
Первинну форму туберкульозної інтоксикації у дітей та підлітків діагностують частіше. У той час як у дорослих зазвичай це прояв ускладнень наявного локального туберкульозу, наприклад, легенів (посттуберкулёзний синдром). Мікобактерії набувають поширення по всьому організму в запущених, недоліковані або проігнорованих випадки інфікування.
Патологія заразна. Тому важливо вчасно її виявити і вилікувати. Незважаючи на особливість форми, це туберкульоз.
Зустрітися з бактеріями дитина може через:
- контакт з хворим на відкриту форму туберкульозу людиною;
- пил, розмови (повітряно-крапельний шлях передачі);
- родові шляхи матері (рідко);
- побут (облизування брудних предметів);
- продукти тваринництва (передається бичачий тип).
Патологія добре піддається лікуванню, має сприятливий прогноз. Але без медичного втручання і під впливом негативних факторів (низькі умови життя, стреси, висока епідеміологія в районі) можливі ускладнення і перехід в активну запущену форму туберкульозу.
Важливо розуміти, що інтоксикація при туберкульозі і туберкульозна інтоксикація – це не одне і те ж. Перше – наслідок діяльності мікобактерій в конкретному органі (відповідь організму). Друге – самостійний діагноз.
діагностика патології
Діагностика передбачає збір анамнезу, оцінку яка проявилася клініки, проведення лабораторних та інструментальних досліджень. Часто, як і туберкульоз, інтоксикація виявляється випадково.
Обов’язкова діагностика показана в наступних випадках:
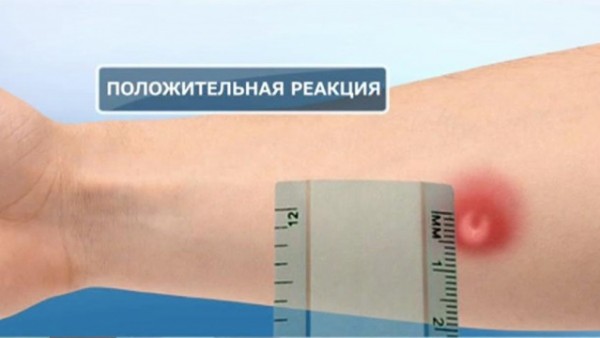
- Контакт дитини з хворою людиною (член сім’ї).
- Позитивна реакція манту або Діаскінтест (у дітей при плановому тестуванні).
- Виникли первинні ознаки хвороби.
- Аномалії на флюорографії (у дорослих при плановій діагностиці).
- Виражені клінічні симптоми інтоксикації.
Рентген. Вивчається бічна і пряма проекція. Вогнища не виявляються. Може відзначатися посилення картини, вогнище Гона, відкладення солей. У ряді випадків виявити осередки дозволяє бронхоскопія або комп’ютерна томографія.
Посів мокроти. Може бути використаний інший біоматеріал. Наприклад, вода від промивання бронхів. Але, як правило, мікобактерії рідко виявляються таким шляхом.
Аналіз крові на антитіла – більш вірний спосіб. Але і він не дає 100% гарантії. Загальний аналіз крові показує зростання ШОЕ, еозинофілів і нейтрофілів. При цьому знижений рівень лімфоцитів.
Діагноз виноситься на підставі диференціального методу. Якщо немає інших пояснень ознаками отруєння і не виявлені конкретні осередки, але є позитивна проба Манту, то це інтоксикація. Її диференціюють з усіма можливими патологіями: зараження паразитами, сечостатеві інфекції, холецистит, запалення ротової порожнини або носа та інші.
Симптоми і ознаки
До первинних симптомів відноситься збільшення і ущільнення лімфатичних вузлів, ознаки запалення в аналізі крові. В цілому вони дуже схожі на початок будь-якої форми туберкульозної інфекції.
Перебіг патології може бути гострим або хронічним. У зв’язку з чим змінюються і симптоми.
При гострій формі спостерігається:
 дратівливість, збудження;
дратівливість, збудження;- сповільненість реакцій, зниження працездатності;
- відчуття постійної втоми;
- розлад сну;
- цефалгія;
- втрата апетиту;
- пітливість;
- блідість шкірних покривів;
- тахікардія;
- температурні скачки (до 37,5);
- збільшення печінки і селезінки;
- червоні алергічні здуття на шкірі.
Для хронічної стадії характерно значне збільшення лімфовузлів і їх болючість при промацуванні, зниження тиску, систолічний шум на верхівці серця. Присутній пригнічення імунітету, що виражається частими застудами або більш серйозними захворюваннями.
У міру поширення мікобактерій по органам виникають специфічні для кожної системи ознаки. Наприклад, нудота і біль у животі при ураженні кишечника.
Специфіка хвороби у дітей і підлітків, дорослих
Виникає в 7-12% випадків. В основному має первинний патогенез, тобто виникає при першому в житті інфікуванні (знайомстві з мікобактеріями). Після першого контакту зі збудником хвороба розвивається в 5% випадків. Найчастіше зустрічається у не щеплених дітей.
Дана демографічна група кілька відмінно від дорослого населення переносить інтоксикацію мікобактеріями туберкульозу.
Перераховані вище симптоми зберігаються, але до них додаються специфічні:
- уповільнення або повне припинення росту і набору ваги (можливо різке схуднення);
- запалення лімфовузлів переважає в області бронхів, що чітко простежується на рентгені;
- хвороба розвивається швидше і більше схильна до ускладнень у вигляді менінгіту або міліарного туберкульозу.
 Зміна вагових показників чітко простежується у дітей раннього віку. Немовлят заміряють щомісяця. Дітей старшого віку – щорічно. У інфікованих дітей прибавки в зрості і вазі не відзначається.
Зміна вагових показників чітко простежується у дітей раннього віку. Немовлят заміряють щомісяця. Дітей старшого віку – щорічно. У інфікованих дітей прибавки в зрості і вазі не відзначається.
При хронічній формі спостерігаються часті розлади травлення, рецидивні запалення очей або риніт. При проведенні Манту помітний віраж.
У дорослих розглядається захворювання більше нагадує отруєння. Відповідно, виявляється характерне для цієї проблеми.
Лікування та реабілітація
Лікування проводиться протитуберкульозної хіміотерапією в умовах стаціонару. Дітям і підліткам призначаються ті ж схеми, що дорослим людям.
У терапії беруть участь відразу шість препаратів:
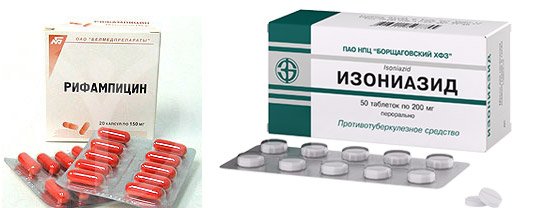
- ізоніазид;
- рифампіцин;
- етамбутол;
- стрептоміцин;
- ПАСК;
- Тібон.
Шосте і п’яте засіб взаємозамінні, як і четверте з п’ятим. Як правило, ці парні елементи чергують. Ізоніазид і рифампіцин зазвичай призначають одночасно.
Терапію ні в якому разі не можна переривати. Навіть якщо помітно поліпшення, а симптоми пройшли. Некоректна схема і порушення режиму терапії – основні причини формування стійких до ліків форм туберкульозу.
Середній курс терапії – півроку, але може досягати і 12 місяців. Зазвичай призначають відразу від двох до чотирьох препаратів. Лікування доповнюється вітамінами і імуностимуляторами. Важливо уникнути звикання до ліків, для чого схеми і препарати змінюють.
Якщо діагноз не диференційований, то призначають експериментальний тримісячний курс терапії. Після чого оцінюється динаміка, лікування відміняється або продовжується (змінюється). Такий же профілактичний курс показаний членам сім’ї підозрюваного або виявленого хворого.
Профілактичному лікуванню піддаються діти з групи ризику. До неї відносяться люди з імунодефіцитом, віражем Манту, хронічними хворобами дихальної системи, неблагополучними умовами побуту.
Терапія доповнюється дієтою, санаторним і мінеральним лікуванням, фізіопроцедурами, лікувальною гімнастикою. Важливо дотримуватися режиму праці та відпочинку, неспання і сну.
Після виписки показано спостереження в тубдиспансері. Пацієнт отримує статус I групи. Заборонена будь-яка вакцинація і відвідування громадських (освітніх) місць.
Через 12 місяців група змінюється на III. Спостереження проводиться рідше, але відвідувати дитячий заклад (або роботу для дорослих) як і раніше не можна.
Якщо контрольна діагностика дала позитивні результати, то ще через рік людина повертається до звичного життя. З нього знімаються всі обмеження і статуси.
 дратівливість, збудження;
дратівливість, збудження;