Що являє собою кавернозний туберкульоз? Це форма хвороби, як випливає з назви, характерною рисою для якої є наявність каверн – вогнищевих уражень, точніше, однієї каверни. Що є причиною її появи? Чому діагностика цієї стадії захворювання утруднена і як його виявити? Як поширюється захворювання? Які існують методи діагностики і лікування? Які заходи профілактики слід застосовувати, щоб уберегтися від захворювання і попередити його поширення?
Загальна характеристика
Кавернозний туберкульоз – проміжна стадія хвороби. Цей різновид захворювання на туберкульоз відрізняється слабо вираженою симптоматикою. Хворий відчуває загальну слабкість, підвищену стомлюваність, апетит відсутній або знижений, вологий кашель, при цьому мокротиння виділяється зовсім небагато. Діагностувати хворобу на ранньому етапі досить складно. З цієї причини може не проводитись вчасно розпочате лікування, що призводить до прогресування захворювання і летального результату. Припустити наявність захворювання можна по з’явився кровохаркання або кровотечі.
Щоб точно встановити хвороба, потрібні терапевтичні методи:
- туберкулінодіагностика;
- рентгенодіагностика;
- лабораторні аналізи для визначення того, чи в мокроті кашлю МТБ.
Характерна ознака кавернозного туберкульозу – поява кавернозного вогнища в легеневій тканині.
Для лікування хворому необхідна госпіталізація. Крім прийому спеціальних препаратів, застосовуються фізіотерапевтичні процедури, лікувальна гімнастика, хіміотерапія проти туберкульозу, в разі гострої необхідності може бути призначено хірургічне втручання.
Причини розвитку кавернозної форми захворювання
Кавернозна форма туберкульозу частіше спостерігається у дорослих пацієнтів. Діти хворіють на неї набагато рідше. Каверна може утворитися при будь-якій формі туберкульозу, але зазвичай це відбувається як наслідок инфильтративной форми. Рідше спостерігається як наслідок диссеминированной і осередкової форми хвороби.
Основними можливими причинами розвитку кавернозної форми туберкульозу є наступні:

- Недостатньо тривалий курс лікування антибіотиками, або застосування неефективних препаратів, так само, як і неправильно підібраний комплекс лікувальних засобів.
- До цього деколи приводить індивідуальна непереносимість організму хворого до деяких призначеним препаратів.
- Проведення хіміотерапії також не завжди дає позитивний результат.
Провокуючими факторами для розвитку каверни можуть послужити ослаблення організму на тлі захворювання. Це стає причиною зниження захисних і регенеративних функцій організму, поява супутніх захворювань. Алкоголь і тютюн теж сприяють активному розвитку процесу.
Через складність діагностики та несвоєчасного лікування кавернозний процес може розвиватися дуже швидко, особливо в разі наявності інших хронічних захворювань.
Класифікація різновидів кавернозной форми туберкульозу
Згідно з ученням фтизіатрії, за влучним висловом патогенетичного процесу, каверни поділяються на такі види:
- порожнини, які утворюються в місцях локалізації казеозного розпаду (розпадаються свіжі), вони не відокремлені від оточуючих легеневих тканин;
- порожнини, утворені двошаровими стінками – пиогенной і грануляційної оболонками (еластичні свіжі);
- порожнини, утворені тришаровими стінками (капсульованих), при наявності яких можна без сумніву діагностувати кавернозную форму захворювання на туберкульоз;
- порожнини, оточені зовні фіброзними оболонками (фіброзні), такі освіти говорять про фіброзно-кавернозної формі хвороби;
- порожнини, які звільняються від казеозних і грануляційних мас (сановані), по суті, це залишкові явища після лікування від хвороби.
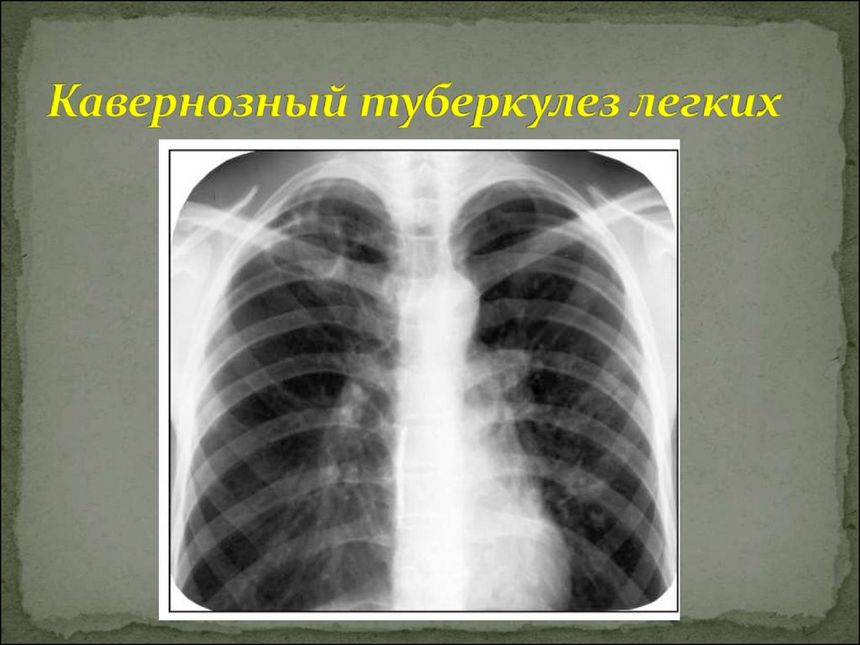
Кавернозний вогнище в легеневій тканині утворюється в результаті виникнення порожнини. Стінки каверни утворюються трьома шарами. Перший з них – внутрішній – складається з казеозной або пиогенной маси. Його ще називають казеозно-некротичним шаром. Серединний шар (грануляційний) представлений епітеліоїдними і гігантськими клітинами. Зовнішній – тонка сполучна тканина, інакше називається Капсулярна шаром. Розміри каверни можуть бути малі (менше 2 см), середні (близько 3 см), і великі – в діаметрі вона може досягати 5 см і більше.
Один з явних ознак кавернозной форми захворювання – утворення одного кавернозного вогнища. При цьому в бронхах, лімфовузлах і лімфатичних судинах не спостерігається явні ознаки запалення і фіброзні патологічні зміни.
Каверну заповнюють некротичні тканини (казеозний маси). В результаті сукупності процесів – дії ферментів і різних імунобіологічних процесів – вони розріджується. Разом з кашлем ці маси виводяться назовні по дренуючого бронху. Каверна залишається заповнена повітрям або рідиною, якщо дренажний функціонування бронха порушується.
симптоматика
Найчастіше, як уже було сказано, симптоми кавернозного туберкульозу слабо виражені. При проведенні бронхоскопії можна помітити виразку в районі лимфоузла. Більш помітними прояви захворювання стають ближче до стадії розпаду.
При цьому можуть мати місце такі ознаки:
- Відсутність апетиту.
- Різке схуднення.
- Підвищена пітливість ночами.
- Слабкість.
- Біль за грудиною в області поразки легкого.
- Кашель з незначною мокротою.
- Кровохаркание.
- Вологі хрипи в області поразки.
Буває також і повна відсутність будь-яких симптомів.
Температура підвищується лише після повного формування каверни. Після того як кавернозний вогнище повністю сформувався, симптоматика може знову стати практично непомітною.
Прихований туберкульозний процес можна запідозрити у людини в разі раптової появи легеневої кровотечі без всяких видимих причин. Джерелом кров’яних виділень може стати аневризма Расмуссена (в тому випадку коли каверна сформувалася в області легеневої артерії). Також це може бути викликано аспергільоз легенів, причому, це можливо навіть в разі повного санування каверн через ослаблення організму в результаті хвороби. При особливо важкому ускладненому перебігу кавернозной форми туберкульозу можливий розрив каверни. І в плеврі утворюється свищ, через який в плевральну порожнину виділяються продукти запалення і кров.
Перебіг кавернозного туберкульозу характеризується хвилеподібно. Іноді ознаки нагадують запалення легенів, що теж ускладнює виявлення хвороби. Це може відбуватися в період формування каверни. У цей час відбувається підвищена інтоксикація організму.
Кавернозна форма туберкульозу характеризується тим, що вогнище каверни формується з одного боку. Це починає відбуватися зазвичай через три-чотири місяці безрезультатного лікування найчастіше инфильтративной форми.
Тривалість кавернозной форми хвороби триває зазвичай близько двох років. Після закінчення цього терміну легенева тканина, що оточує кавернозні вогнища, піддається істотним змінам. За позитивного результату можливо загоєння кавернозних вогнищ. На їх місці з’являються рубці. Якщо ж лікування не дає результатів, процес триває. І захворювання переходить в наступну форму – фіброзно-кавернозную стадію.
діагностика
Хворий з кавернозной формою туберкульозу зазвичай вже знаходиться на обліку у фтизіатра. Ця стадія досить рідко виявляється спочатку.
У початковій стадії формування каверни рентгенологічні дослідження також досить скрутні. Свіжі каверни ще не мають чітко сформованих стінок, тому на рентгенівських фото (знімках) вони насилу помітні. Якщо ж каверни старі і повністю оформлені, то на знімках вони представлені у вигляді чітких замкнутих кілець. Форма їх може бути різною. Але при виявленні подібних симптомів для постановки точного діагнозу необхідно диференціювати їх з іншими захворюваннями, наявність яких також може давати подібний ефект.

До них відносяться:
- ехінокок;
- бронхоектаз;
- онкологічні захворювання легенів;
- абсцеси;
- осумкований плеврит;
- обмежений пневмоторакс.
Стінки каверн зазвичай складають близько 3-4 мм завтовшки. Розміри самих каверн варіюють від 5 до 60 мм. На наявність кавернозной форми вказує також відсутність патологічних (фіброзних або інфільтративних) змін легеневих тканин навколо каверни. Крім того, не зміщені прилеглі органи.
При проведенні рентгена та флюорографії стає можливим виявити наявність каверни. Методи аускультації не дають особливої інформації, так як ніяких нетипових звукових ефектів при цьому не спостерігається. Аналізи крові теж не здатні показати повністю картину захворювання. А знижена кількість лімфоцитів, збільшення ШОЕ, зміна лейкоцитарного складу спостерігаються і при інших формах захворювання на туберкульоз.
Крім перерахованих методів діагностики, проводяться також лабораторні аналізи мокроти на предмет виявлення в ній МТБ. Для цієї форми захворювання характерна наявність великої кількості збудників захворювання. У разі відсутності мокроти проводиться бронхоскопія. Її призначення не тільки в тому, щоб отримати необхідний матеріал для лабораторного дослідження, але і встановлення запалення в порожнині бронхів, яке значно ускладнює закриття кавернозного вогнища.
лікування
Хворі кавернозной формою туберкульозу неодмінно підлягають госпіталізації. Одна з перших причин цього – активне виділення бактерій, що є дуже небезпечним для оточуючих через високий ступінь ризику зараження.
Крім того, вони потребують постійного нагляду і безперервному лікуванні протягом тривалого часу, що становить в не менше кількох місяців. Вилікувати кавернозний туберкульоз непросто.
 Для лікування застосовується не менше 4 спеціальних протитуберкульозних препаратів. Зазвичай використовуються етамбутол, Ізоніазид, Стрептоміцин і Рифампіцин. Кожен з цих препаратів надає різний вплив на збудника захворювання. Лише їх комплексне застосування дозволить домогтися кінцевого результату – повного знищення палички Коха і одужання хворого. Вводяться препарати зазвичай внутрішньовенно або внутрібронхіального, а іноді прямо в каверну.
Для лікування застосовується не менше 4 спеціальних протитуберкульозних препаратів. Зазвичай використовуються етамбутол, Ізоніазид, Стрептоміцин і Рифампіцин. Кожен з цих препаратів надає різний вплив на збудника захворювання. Лише їх комплексне застосування дозволить домогтися кінцевого результату – повного знищення палички Коха і одужання хворого. Вводяться препарати зазвичай внутрішньовенно або внутрібронхіального, а іноді прямо в каверну.
Але одного лише прийому препаратів недостатньо для лікування хворого. Крім цього прописуються і інші методи лікування. До них відноситься дихальна гімнастика, фізіотерапія (лазерна терапія, ультразвукове лікування, індуктотермія).
У разі успішного результату відбувається капсулювання каверни. Виділення бацил припиняється. Якщо ж протягом цього терміну каверна не загоюється, хворому може бути призначено хірургічне втручання.
Таке рішення приймається зазвичай в таких випадках:
- Тривало незагойна каверна.
- Інфекційні вогнища в легенях, причиною яких є кислотостійкі різновиди бактерій, які нечутливі до медикаментів, що застосовуються для лікування туберкульозу.
- Колапси в легкому в результаті ускладнень.
- Вогнищеві залишкові процеси навіть при відсутності бактеріоносійство. Фіброзна капсула перешкоджає проникненню в них медикаментів і лікування не приносить результатів, так як бактерії продовжують розвиватися і зберігають свою активність.
- Очікувана поява пухлинного новоутворення на тлі туберкульозного процесу.
- Великі рубцеві освіти в бронхах в результаті патологічних процесів, викликаних на туберкульоз.
Лікування туберкульозу – довгий і складний процес. Ні в якому разі не можна переривати розпочатий курс і пропускати прийоми препаратів, а також недостатньо серйозно ставитися до фізіотерапевтичних процедур.
Якщо з яких-небудь причин немає можливості провести повний лікувальний курс до кінця, краще не починати його, поки не буде точною впевненості в тому, що він буде проведений повноцінно і не перерветься.
Профілактика
Так як основний шлях поширення повітряно-крапельний, то здорові люди можуть заразитися при кашлі та чханні хворого, або навіть при звичайній розмові. Аліментарний і контактний шляхи зараження теж не виключені. Особливо часто заражаються люди зі шкідливими звичками. А також відбувається внутрішньоутробне зараження ембріона через материнську плаценту в разі наявності захворювання у вагітної жінки.
Найбільше поширений туберкульоз серед контингенту які відбувають покарання в системі МВС. Туберкульоз більш ніж в три рази частіше вражає чоловіків, ніж жінок.Для профілактики кавернозного туберкульозу, який є особливо небезпечним як для самого хворого, так і для оточуючих, проводяться такі заходи:
- Вакцинація і ревакцинація дітей.
- Діагностичні заходи серед населення: періодичне проведення флюорографії та аналізів.
- Своєчасне приміщення хворих з відкритою формою хвороби в закриті стаціонарні умови.
- Уважне ставлення до молочних продуктів, які теж можуть стати джерелом інфекції.
Туберкульоз можна назвати хворобою соціальної. Тобто, найчастіше заражаються їм люди, що живуть в несприятливих умовах, хоча і не завжди. Але зазвичай вогкість в житло, антисанітарія, холод, недостатній і нездоровий рівень харчування є факторами, що сприяють поширенню захворювання.
Постійний контакт з хворими на відкриту форму туберкульозу піддає оточуючих ризику зараження. Навіть в висохлих мікрочастинках слини хворої людини паличка Коха залишається патогенної.