Прикоренева пневмонія відрізняється від інших різновидів цього захворювання своєї локалізацією: запалення зачіпає кореневу частину легені. Для патології характерна нетипова симптоматика, яка значно ускладнює діагностику. Помітити такий тип пневмонії непросто, що збільшує ризик виникнення негативних наслідків.
Особливості захворювання
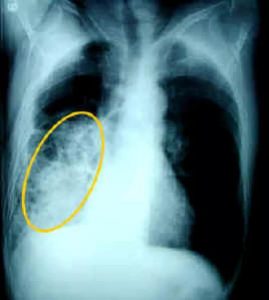
Навіть при «класичної» симптоматиці патології тільки на цих підставах діагноз поставити неможливо. Одним з головних підтверджуючих досліджень стає флюорографія – рентген легенів. На рентген-знімку вогнище запалення виглядає як темна область з нерівними контурами на одній з ділянок легкого.
З кореневої пневмонією все складніше: через місця локалізації темна пляма може бути прийнято фахівцем за кореневу частину легені. В такому випадку пацієнт не отримає потрібного лікування, симптоматика буде прогресувати.
Ознаки хвороби і ступінь їх вираженості у багато залежить від типу прикореневій пневмонії.
- правобічна;
- лівостороння;
- запальна;
- Пухлиноподібні.
Один з найнебезпечніших типів – лівостороння прикоренева пневмонія. Розвивається вона рідко, але складно виявляється і відрізняється вкрай важким розвитком. Правобічна виявляється частіше: ця сторона бронхів більш доступна для проникнення різних інфекцій.
Для опухолевидной форми прикореневій пневмонії у дорослих характерно повільне і мляве запалення, а на знімку корінь набуває хвилеподібні обриси. Запальний тип загрожує швидким розвитком і серйозними ускладненнями, якщо вчасно не виявити хворобу і не почати її лікування.
Причини захворювання
Як і у інших типів пневмоній, збудником прикореневого виду стають умовно-патогенні бактерії – стрептококи і пневмококи. У більшості випадків вони знаходяться на слизовій легких постійно, але в певному «безпечному» кількості. Як тільки в організмі людини відбувається якийсь збій, бактерії починають активно розмножуватися і поширюватися по дихальних шляхах.
У більшості випадків пневмонія виникає на тлі інших захворювань бронхів і дихальних шляхів. Бактерії значно погіршують клінічну картину, змінюючи склад секрету бронхів і виділяючи велику кількість отруйних токсинів. При ослабленому імунітеті організм не може адекватно реагувати на загрозу і боротися з мікроорганізмами.
 Спровокувати запальне явище в легенях можуть:
Спровокувати запальне явище в легенях можуть:
- ГРВІ;
- бронхіальний рак;
- сильне переохолодження;
- хронічні бронхолегеневі хвороби;
- иммуносупрессивное стан;
- аутоімунні захворювання.
При неправильному лікуванні однієї з цих патологій ризик прикореневій пневмонії в рази збільшується. Особливо швидко вона розвивається у дітей: крихкий, що не сформувався організм не може дати адекватної імунної відповіді.
Основні симптоми
Прикореневе запалення відрізняється яскравою симптоматикою, яка частково залежить від основної причини появи пневмонії.
У дорослих або дітей спостерігаються такі ознаки хвороби:
- озноб;
- сильний хрип в легких;
- Загальна слабкість;
- болісний сухий або мокрий кашель;
- першіння в горлі;
- нежить.
Запалення легенів також супроводжується високою температурою, яка тримається протягом довгого часу. Збити її складно навіть за допомогою вже знайомих медикаментів.
Дітьми складніше переноситься прикоренева пневмонія, симптоми і лікування у дорослих з більш сильним імунітетом мають менший ризик ускладнень. Дитині складніше пояснити, що саме його турбує.
 Характерний для пневмонії симптом – біль в грудній клітці – при кореневої формі нерідко відсутня, що може збити з пантелику навіть досвідченого лікаря. Крім звичних діагностичних методів (загального аналізу крові та флюорографії), додатково можуть бути призначені томографія і дослідження відхаркувальний мокротиння.
Характерний для пневмонії симптом – біль в грудній клітці – при кореневої формі нерідко відсутня, що може збити з пантелику навіть досвідченого лікаря. Крім звичних діагностичних методів (загального аналізу крові та флюорографії), додатково можуть бути призначені томографія і дослідження відхаркувальний мокротиння.
Лікування прикореневого запалення
Якщо вчасно почати лікування, усунути симптоми легеневої патології можна протягом перших днів терапії в домашніх умовах. При запущеній пневмонії необхідне термінове втручання лікарів, проводити лікування можна тільки в умовах стаціонару.
При виборі терапії варто врахувати тяжкість хвороби і широкий список можливих ускладнень. Самолікування в кращому випадку загальмує запальний процес. Неправильно підібрані медикаменти часто полегшують симптоматику, але не впливають на саме захворювання, і воно продовжує розвиватися.
медикаментозна терапія
Для лікування такої серйозної хвороби необхідні антибактеріальні препарати, головна мета яких – придушити активність хвороботворних мікроорганізмів.
Призначено можуть бути:
- левофлоксацин;
- Амоксиклав;
- джозаміцин;
- Цефиксим.
Дозування і тривалість курсу визначає лікуючий лікар. Важливо дотримуватися всіх рекомендацій. Передчасне припинення лікувального процесу загрожує повторним загостренням, і весь курс доведеться повторювати спочатку.
При вологому кашлі необхідні секретолітіков з відхаркувальний ефект: Лазолван, Бромгексин або Ацетилцистеїн. Якщо під час будь-якої фізичної активності у хворого з’являється задишка, показані інгаляції сальбутамолу, Теотард або Еуфілін.

Щоб простимулювати імунну систему, призначаються імуномодулюючі і вітамінно-мінеральні комплекси. Антибіотики допомагають впоратися зі збудником хвороби, але негативно впливають на шлунково-кишковий тракт: щоб позбутися від неприємних наслідків, знадобляться ліки від дисбактеріозу.
Протягом усього лікування хворий повинен дотримуватися постільного режиму і пити багато рідини. Перевага віддається теплій воді, натуральним домашнім компотам і морсам. Також в цей час потрібне збалансоване харчування, багате свіжими овочами та фруктами – це позитивно впливає не тільки на роботу шлунково-кишкового тракту, а й на стан імунної системи.
додаткові заходи
Після стабілізації стану і зниження температури до медикаментозного лікування додаються фізіопроцедури:
- інгаляції з трав’яними зборами;
- УВЧ;
- ЛФК;
- зігріваючі компреси;
- масаж грудної клітки;
- прогрівання;
- фітотерапія.
Вони є допоміжними засобами, необхідними для зміцнення загального стану, але не можуть замінити собою лікарські препарати. Деякі процедури можливо проводити в домашніх умовах.
На початкових етапах доповнити «класичну» терапію можна народними засобами. Попередньо бажана консультація лікаря, а при виборі рецепта необхідно переконатися у відсутності індивідуальної непереносимості використовуваних компонентів.
Придбати в аптеці можна готовий грудної збір №1 (материнка, алтей, мати-й-мачуха) або №2 (корінь солодки, мати-й-мачуха, подорожник). Трави заварюються за інструкцією, вказаною на упаковці: столова ложка збору на склянку окропу.
Протягом години суміш настоюється, після чого готова до вживання. Подібні поєднання рослин надають відхаркувальний, протизапальний і седативний ефекти.
Тривалий перебіг пневмонії призводить до серйозних ускладнень, серед яких інфекційне ураження плеври, міокардит, ендокардит або серцево-судинна недостатність. В особливо важких випадках закінчитися хвороба може летальним результатом, особливо якщо запущена патологія діагностована у дитини.