Туберкульоз – небезпечне і, на жаль, широко поширене по всьому світу захворювання. Смертність від цієї хвороби вище, ніж від будь-якого іншого інфекційного ураження організму – таку статистику наводить Всесвітня Організація Охорони Здоров’я. Які ж причини туберкульозу? Які фактори сприяють розвитку хвороби, і чому інфікування мікобактеріями туберкульозу далеко не завжди призводить до розвитку хвороби?
Розвиток туберкульозу: причини
Розглядаючи причини туберкульозу, потрібно приділити увагу як збудника захворювання, так і факторів, що сприяють розвитку недуги.
Відомо, що збудником хвороби є мікобактерії туберкульозу (МБТ), або паличка Коха (по імені німецького вченого, вперше виявив туберкульозну паличку). Мікобактерії мають високу стійкість до впливу зовнішніх факторів, завдяки чому здатні зберігати життєздатність тривалий час. Не витримують кип’ятіння і ультрафіолетових променів.
Є кілька шляхів потрапляння туберкульозної палички в організм:
- Повітряно-крапельний, найпоширеніший шлях. В цьому випадку мікобактерії потрапляють в навколишнє середовище з крапельками слини хворої на відкриту форму туберкульозу людини.
- Контактно-побутовий шлях – через предмети побуту.
- Аліментарний шлях – в цьому випадку туберкульозна паличка заноситься в організм через їжу. Таке зараження зустрічається рідше, так як в більшості випадків мікобактерії не витримують кисле середовище шлунково-кишкового тракту і гинуть.
- Гематогенний шлях – через кров. Таке зараження може відбутися через відкриту рану, а також таким шляхом відбувається поширення інфекції з легких по іншим органам і системам людини.
- Внутрішньоутробний – вагітна жінка з туберкульозною інфекцією здатна заразити дитину через плаценту.
Важливо знати, що для людини становлять небезпеку не тільки власні мікобактерії, але також мікобактерії бичачого туберкульозу, а в окремих випадках – пташиного. Таким чином підвищується ризик зараження аліментарним шляхом у людей, що вживають в їжу продукти тваринного походження без ретельної їх обробки.
Основним же умовою розвитку туберкульозу стає ослаблення імунітету, викликане різними причинами.
Розуміння причини розвитку туберкульозу дозволяє правильно вибудувати курс лікування і знизити ризик виникнення вторинних форм захворювання.
Провокуючі фактори і групи ризику
Факторами, що провокують захворювання, є:
- низькі соціально-побутові умови;
- шкідливі звички, такі як куріння, зловживання алкоголем, наркозалежність;
- неповноцінне харчування з низьким вмістом білків і вітамінів;
- тривалий стресовий стан, що приводить до виснаження організму;
- ВІЛ-інфікування;
- зниження імунітету внаслідок хронічних захворювань і ряд інших чинників.
Заразитися туберкульозом можна практично повсюдно, але все ж виділяють групи підвищеного ризику, до них відносяться:
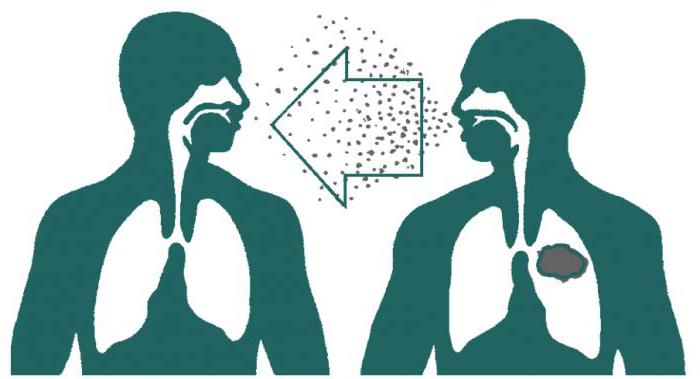
- люди, які мають тривалий контакт із зараженими туберкульозом (родичі хворого, які проживають разом з ним). При цьому потрібно пам’ятати, що хворі закритою формою захворювання не представляють небезпеки для оточуючих;
- медичні працівники та працівники виправних установ;
- люди з хронічними або гострими захворюваннями, що мають затяжний характер перебігу (особливо це стосується захворювань легенів);
- хворі на цукровий діабет, захворюваннями шлунково-кишкового тракту (виразка шлунка і дванадцятипалої кишки);
- люди, вже перенесли туберкульоз і пройшли лікування;
- СНІД / ВІЛ-інфіковані та пацієнти.
Одного разу потрапивши в організм людини, туберкульозна паличка залишиться там назавжди. Але сильний імунітет не дасть розвинутися захворюванню, і людина до кінця днів може навіть і не дізнатися про інфікування.
Однак потрапляючи в організм з ослабленим імунітетом, мікобактерії не отримують належного опору і починають активно розмножуватися, утворюючи вогнища ураження. У цьому випадку розвивається первинна туберкульозна інфекція.
Це явище може статися і через роки і навіть десятиліття після інфікування. Тому велике значення має приділятися регулярному обстеженню населення з метою своєчасної діагностики ймовірного розвитку захворювання.
Діагностика: основні методи
Так як захворювання широко поширене і дуже небезпечно, профілактиці зараження і поширення хвороби приділяється велика увага. І дітям, і дорослим рекомендується щорічно проходити діагностику, а особам з групи підвищеного ризику – ще частіше.
Методи діагностики включають в себе три групи:
- імунологічні;
- лабораторні;
- інструментальні.
Найпоширенішим методом діагностики туберкульозу у дітей є проба Манту. Її роблять щорічно в рамках національного календаря щеплень дітям з однорічного віку і до повноліття. Суть методу полягає у введенні підшкірно препарату туберкуліну. Через три доби оцінюють отриману на шкірі реакцію, результат записують у медичну карту. У разі появи позитивного результату або при зростаючій з року в рік таточку пацієнта відправляють на консультацію до фтизіатра для подальшого обстеження.
Ще одним методом діагностики є Діаскінтест, який теж заснований на шкірної реакції, однак позитивний результат цей тест покаже тільки при наявності активно діючих мікобактерій туберкульозу.
Для дорослого населення основний метод діагностики туберкульозу – флюорографічне обстеження. Його необхідно проводити через кожні два роки, в деяких випадках (в регіонах з напруженою епідеміологічною обстановкою і для осіб з підвищеною групи ризику) – щорічно.
Якщо за результатами флюорографії у лікаря виникають сумніви, пацієнт направляється для додаткового обстеження на рентген легенів.
Крім перерахованих методів, для діагностики туберкульозу широко застосовують лабораторні аналізи біоматеріалів: крові, мокротиння, сечі, калу та інших.
Також використовуються інструментальні методи, такі як:
- трахеобронхоскопія – огляд трахеї і бронхів;
- бронхоскопіческую лаваж – збір лаважной рідини;
- плевроскопія – огляд плевральної порожнини.
У разі підтвердження наявності туберкульозу, для точної постановки діагнозу використовують кілька методів одночасно.
Форми первинної туберкульозної інфекції
Якщо діагностичні заходи не проводилися вчасно, або після виявлення первинного інфікування МБТ дитині не проводились профілактичні заходи, то первинна туберкульозна інфекція може проявитися в таких формах:
- Туберкульозна інтоксикація. Розвивається на тлі поширення туберкульозної палички по організму дитини. Для діагностики захворювання використовують результати реакції Манту в динаміці, тобто, за кілька років. Туберкульозна інтоксикація характеризується патологічними змінами в лімфовузлах, порушеннями з боку центральної нервової системи (дитина стає дратівливою, відзначається швидка стомлюваність, погіршення якості сну). Можливе підвищення температури тіла до субфебрильних показників (37,0 0С-37,5 0С). При цьому вогнищ інфекції не буде ні в легких, ні в будь-яких інших органах, так як це єдина форма туберкульозної інфекції, яка не має локалізації.
- Первинний туберкульозний комплекс. Виявляється у вигляді локалізованого вогнища запалення в легені, утвореного на місці осідання мікобактерій туберкульозу. Діагноз встановлюють при додатковому обстеженні дитини після встановлення факту інфікування МБТ за допомогою рентгена легенів. У разі ускладнення захворювання можливе збільшення ураження легень різного ступеня тяжкості, поширення інфекції до інших органів і систем. Можливий перехід в хронічну форму туберкульозу.
- Туберкульоз внутрішньогрудних лімфатичних вузлів. В цьому випадку паличка Коха локалізується лише в лімфовузлах, не зачіпаючи легкі. Поразка може бути малої форми, тоді виявити його можна тільки за результатами ретельного рентгенологічного дослідження, так і приймати важкий характер, ставши причиною розвитку міліарного туберкульозу – дуже небезпечною формою захворювання.
- Міліарний туберкульоз. Найчастіше розвивається у маленьких дітей. При цій важкій формі захворювання вогнища туберкульозного ураження виявляються не тільки в легенях, а й практично по всьому організму. Варіантів розвитку міліарного туберкульозу може бути три: Тифоїдна – з високою температурою, судомним синдромом, втратою свідомості; легеневий – характеризується проблемами з диханням і порушенням роботи серця; менінгеальний – коли переважають ознаки туберкульозного менінгіту. Захворювання виявляється при проведенні рентгена легенів, при цьому на легких виявляються множинні ураження органу.
- Туберкульозний менінгіт.
Являє собою один з варіантів ускладнення при первинному туберкульозі і має несприятливі прогнози. Збудники хвороби потрапляють в мозкові оболонки по крові або лімфі з вогнищ первинного ураження, найчастіше з легких.
Ознаки розвитку туберкульозного ураження мозку мають наростаючий характер.
На першому тижні характерні:
- зміни поведінки, млявість, дратівливість;
- стомлюваність, часті перепади настрою;
- субфебрильна температура і порушення з боку роботи шлунково-кишкового тракту – блювота і запори;
- головні болі – на перших етапах проявляються коротко, а далі приймають довготривалий характер.
У міру розвитку хвороби, на другому тижні виявляються специфічні ознаки ураження мозку:
- сильні головні болі;
- ригідність потиличних м’язів (менінгеальний синдром) – голова закинута назад;
- непереносимість світла, гучних звуків;
- порушення зору.
Захворювання носить важкий характер і вимагає негайного лікування. Якщо ж медична допомога не буде надана на початковому етапі хвороби, то висока ймовірність розвитку важких наслідків, у дітей часто розвивається гідроцефалія, параліч, сліпота. А якщо лікування і зовсім відсутня, то хворого чекає летальний результат.
Таким чином, якщо при діагностиці виявлено інфікування дитини або дорослого мікобактеріями туберкульозу, не варто впадати в паніку – якщо немає обтяжливих факторів, швидше за все організм сам впорається з проблемою, не допустивши розвитку хвороби.
Але і відпускати ситуацію на самоплив неприпустимо! Важливо дотримуватися всіх рекомендацій лікарів, щоб не пропустити можливе захворювання.
вторинний туберкульоз
У пацієнтів, одного разу перенесли туберкульоз, існує ризик розвитку вторинних форм захворювання, які можуть вражати органи дихання, але можуть також і носити позалегеневий характер.
Вторинний туберкульоз органів дихання має 10 різних форм:

- Вогнищевий туберкульоз легень. Це найпоширеніша форма вторинного туберкульозу, вона діагностується у половини нових хворих пацієнтів. Причиною можуть стати вогнища ураження легень при первинній інфекції, активізувалися під впливом будь-яких чинників.
Хвороба не супроводжується яскравими симптомами, за винятком загальної стомлюваності і невеликого підвищення температури. Вогнищевий туберкульоз легень діагностують по рентгенограмі, результати підтверджуються результатами аналізу крові.
У разі успішного лікування вторинні вогнища розсмоктуються. Якщо захворювання приймає хронічний характер, то на легенях утворюються рубці і спайки. Якщо ж лікування не приносить результату, то ускладнення хвороби можуть привести до розпадів тканин легенів.
- Дисемінований туберкульоз легень. Характеризується поширенням палички Коха по організму з потоком крові з вогнищ, що знаходяться в легенях. Вогнища можуть бути як активізувалися первинні, так і новоутворені.
Перебіг захворювання протікає в гострій, підгострій і хронічній формі.
Міліарний туберкульоз – це різновид гострого дисемінованого туберкульозу легень.
Подострая форма симптомами нагадує ГРВІ, для точної постановки діагнозу потрібно рентген легенів. Без належного лікування захворювання набуває хронічної форми з утворенням численних вогнищ в легенях.
Хронічний дисемінований туберкульоз супроводжується виснажливими симптомами, характерними задишка, вологий кашель, кровохаркання. Відзначаються збої в роботі серцево-судинної системи.
- Інфільтративний туберкульоз. Інфільтрат являє локалізоване запалення в легенях. Якщо він розташований в товщі легеневої тканини, то можна знайти лише на рентгенограмі. У разі якщо поразка невелике, то захворювання протікає безсимптомно. Але якщо вражена значна частина легкого, то специфічні симптоми туберкульозу виявляються яскраво. Грамотне лікування може призвести до розсмоктування інфільтратів або їх ущільнення.
- Казеозна пневмонія. При цій формі туберкульозу спостерігається розпад легеневої тканини. Захворювання носить важкий характер, хворий прикутий до ліжка і не в змозі самостійно себе обслуговувати. Цей етап супроводжується рясним виділенням мокроти, значним підвищенням температури, вираженою слабкістю. До цього моменту хворий сильно втрачає у вазі.
Повного лікування хворого на цьому етапі домогтися неможливо. Є ймовірність звернути казеозную пневмонію в легеневий цироз.
- Туберкулема легких. Туберкулема є капсульне запальне освіту. Практично не піддається антибактеріальної терапії, тому для лікування рекомендований оперативний метод (видалення туберкулеми хірургічним шляхом).
- Фіброзно-кавернозний туберкульоз легень. Виникає як наслідок інших форм перебігу захворювання. Поєднує в собі як утворення нових туберкульозних вогнищ, так і поширенням палички Коха з активізувалися рубців і каверн. Терапія утруднена, домогтися одужання практично неможливо.
- Цирротический туберкульоз легенів. Цей стан виникає в результаті лікування дисемінованого і інфільтративного видів, а також фіброзно-кавернозного туберкульозу. Численні рубці в легенях, що виникли внаслідок терапії зазначених форм туберкульозу, призводять до деформації бронхів і легеневих судин. Хворі страждають важкою задишкою, постійним кашлем з виділенням мокроти, іноді може супроводжуватися кровохарканням. Цирротический туберкульоз невиліковний, зміни в організмі мають незворотній характер. Лікування симптоматичне, зводиться лише до полегшення стану хворого.
- Туберкульозний плеврит. Ця поразка мікобактеріями туберкульозу плеври. Захворювання частіше діагностують у дітей і молодих людей. Зазвичай розвиток хвороби відбувається поступово, але в деяких випадках відзначається гострий характер. Хвороба характеризується специфічними для туберкульозу симптомами, діагностика утруднена. Встановити точний діагноз можна тільки за результатами дослідження плевральної пункції.
 До позалегеневий формам туберкульозу вторинних форм відносяться туберкульозні ураження різних органів людини, які можуть мати осередковий або деструктивний характер. Уражаються нирки, сечостатева система, шкірні покриви, опорно-руховий апарат (кістки, суглоби, хребет), центральна нервова система.
До позалегеневий формам туберкульозу вторинних форм відносяться туберкульозні ураження різних органів людини, які можуть мати осередковий або деструктивний характер. Уражаються нирки, сечостатева система, шкірні покриви, опорно-руховий апарат (кістки, суглоби, хребет), центральна нервова система.
Всі ці форми туберкульозу загрожують тяжкими наслідками, тому людям, одного разу перенесли хворобу, необхідно особливо уважно стежити за здоров’ям і відслідковувати будь-які підозрілі симптоми.
ускладнення захворювання
До найбільш небезпечних ускладнень туберкульозу легенів відносять легенева кровотеча і раптовий пневмоторакс.
Легенева кровотеча виникає при:
- великому ураженні легенів, коли крім легеневої тканини зачеплені і кровоносні судини;
- частих загостреннях хвороби;
- ураженні печінки під дією антибактеріальних препаратів; використовуваних при лікуванні туберкульозу;
- ряді зовнішніх чинників: перепадах атмосферного тиску і температури повітря, вплив алкоголю та інших.
Легенева кровотеча може закінчитися для хворого летальним результатом.
Спонтанний пневмоторакс виникає при розриві легеневої тканини, при цьому в плевральну порожнину потрапляє повітря, а разом з ним і інфекція.
Ускладнення викликається надмірним фізичним навантаженням або сильним кашлем. При цьому високий ризик розвитку емпієми – запалення плеври.
лікування туберкульозу
Лікування туберкульозу – складний і дуже тривалий процес, в основі якого стоїть тривала антибактеріальна терапія.
Протитуберкульозні препарати класифікуються за ступенем ефективності:
- Препарати з високою ефективністю: Ізоніазид і Рифампіцин.
- Препарати з середньою ефективністю: Трептоміцін і Етамбутол, Протіонамід і Етонамід і ряд інших препаратів.
- Препарати з низькою ефективністю – Тібон, парааміносаліцілат.
Лікування туберкульозу включає в себе одночасне застосування відразу декількох антибіотиків. Це обумовлено тим, що мікобактерії туберкульозу здатні досить швидко адаптуватися і виробляти стійкість до препарату. Це ж властивість збудника туберкульозу виникає нагальна потреба такого тривалого лікування.
Курс антибактеріальної терапії, склад препаратів і тривалість їх прийому вибирається строго індивідуально для кожного пацієнта. При цьому лікар враховує форму туберкульозу, стадію розвитку, вік і загальний стан хворого. Крім того, дуже важливо на всіх етапах боротьби з недугою вести постійний моніторинг стану пацієнта, щоб упевнитися в ефективності проведеної терапії та вчасно скоригувати курс. Тому лікування хворих на туберкульоз проводиться строго в умовах стаціонару під цілодобовим наглядом лікарів.
Крім протитуберкульозних препаратів, хворому призначається підтримуюча терапія, яка включає в себе прийом вітамінів, препаратів, що підвищують імунітет, іноді виникає необхідність прийому гормональних засобів. Також призначаються препарати для симптоматичного лікування: жарознижуючі, знеболюючі, дезінтоксикаційні препарати.
Додатково про лікування
Боротьба з туберкульозом – справа складна і тривала, і медикаментозне лікування – лише частина комплексного підходу. Важливу роль відіграють і якість харчування, фізіотерапія, лікувальна фізкультура, здоровий спосіб життя.
Так, раціон харчування для всіх хворих на туберкульоз повинен бути висококалорійним, їжа багата білками тваринного походження і вітамінами.
Щоденне меню повинно обов’язково включати в себе такі продукти, як:

- м’ясо всіх сортів;
- молоко і молочні продукти;
- яйця;
- риба;
- крупи;
- овочі, фрукти і зелень.
Тваринні білки заповнюють потреби організму при інтоксикації, що супроводжує захворювання, а також підвищують рівень імунітету.
Також при лікуванні туберкульозу широко застосовують фізіотерапію (електрофорез, УВЧ, лазеротерапія) для розсмоктування туберкульозних вогнищ.
Кліматортерапія теж є незамінним помічником у боротьбі з недугою. Чисте повітря і сонячні промені підвищують загальну опірність організму хвороботворним бактеріям, покращують якість сну, сприяють поліпшенню апетиту. Особливо сприятливий вплив роблять гірський, морський і рівнинний клімат. Також традиційно для лікування захворювань легенів рекомендують повітря хвойних лісів.
Для відновлення рухової активності, у випадках, коли хвороба дала ускладнення у вигляді часткового паралічу, а також для підвищення тонусу організму в цілому, для всіх хворіють на туберкульоз широко застосовується лікувальна фізкультура. Її підключають нема на ранньому етапі захворювання (в цей час пацієнтам показаний постільний режим), а коли мине загроза розвитку ускладнень.
Лікування туберкульозу народними засобами може стати доповненням до основного лікування, але ні в якому разі не слід намагатися самостійно протистояти хворобі, покладаючись тільки на цей метод. Перемогти туберкульоз виключно народними рецептами можна!
Для фітотерапії застосовують рослини, трави, які надають загальнозміцнюючу, тонізуючу, протизапальну дію на організм. Також має велику популярність прополіс.
Як під час лікування, так і після одужання, необхідно ретельно стежити за своїм здоров’ям. Здоровий спосіб життя, правильне харчування, відмова від шкідливих звичок, адекватні фізичні навантаження, прогулянки на свіжому повітрі, позитивні емоції і відсутність тривалих стресових ситуацій – необхідні умови для збереження здоров’я, які допоможуть уникнути повторного розвитку захворювання.