Метастази в черевній порожнині – злоякісні клітини, що поширилися через кров або лімфу від первинного вогнища раку до органів шлунково-кишкового тракту. В результаті по всьому організму спостерігається безліч вторинних ракових вогнищ. Травний тракт більше за інших систем схильний до ураження. Метастази в черевній порожнині, як правило, виникають на пізніх стадіях онкології і в більшості своїй ця ситуація має несприятливий прогноз. Іноді зустрічається рак очеревини первинного походження. Метастазування, як правило, починається з другої стадії розвитку первинної патології.
Опис проблеми
У Міжнародній класифікації хвороб раку з метастазуванням в черевну порожнину присвоєно код С48.2, що трактується як «злоякісне новоутворення очеревини неуточнених частини», група «злоякісні новоутворення заочеревинного простору й очеревини». Рак первинної етіології розвивається рідко, має висхідний характер поширення (зазвичай починається з органів малого таза).
Один з підвидів вторинного раку черевної порожнини – мезотеліома. Виникає при ковтанні через органи дихання будівельного пилу, осідання її в очеревині. До факторів її розвитку відноситься спадковість, вірус, опромінення. Буває локальної (ділянка очеревини) і великої (вся поверхня очеревини).
Виділяють чотири способи (причини) появи метастазів в черевній порожнині:
- Через лімфу.
- Через кров.
- Через рідина черевної порожнини (імплантаційний).
- Змішаний.
Окремо виділяють дрімає тип метастазів. Вони можуть розноситися будь-яким шляхом, розвиваються вкрай повільно і безсимптомно. Активізуються дрімаючі патогенні клітини на тлі вплив подразників.
Пухлини, утворені з клітин епітелію або слизової тканини, поширюються в основному з лімфою, агресивні і Швидкопрогресуючий новоутворення – з кров’ю. При вторинному характері хвороби метастази в середньому виявляються через півроку-дев’ять років з моменту виявлення первинного вогнища.
Метастазує в очеревину зазвичай рак кишечника і шлунка, підшлункової, матки, яєчників. Однак на запущених стадіях будь-якої рак здатний дійти до очеревини.
симптоми патології
Ознаки хвороби можуть бути вельми різними, тому що залежать симптоми від того, де локалізуються вогнища. Тобто вираженість патології залежить від ураженого органу (матка, кишечник, печінка, підшлункова, очеревинної простір та інші).
Запідозрити метастази можна при погіршенні стану пацієнта замість очікуваного полегшення після усунення головної пухлини або випадково під час повноцінної діагностики при виявленні пухлини. Специфічно, що виникають ознаки при помітному зростанні і розпад метастазів. Поки вторинні новоутворення малі, симптоми не проявляються.
До загальних ознак належать:
 слабкість, апатія;
слабкість, апатія;- депресія, байдужість;
- втрата апетиту;
- схуднення;
- температурні коливання;
- сонливість;
- цефалгія;
- нудота і блювота без полегшення стану;
- збільшення живота.
При ураженні печінки виникає жовтяниця, біль у правому підребер’ї. При руйнуванні кишечника – диспепсичні розлади (нудота, абдомінальний біль, печія, порушення стільця), кров в калі, виразки, перфорація, непрохідність і внутрішні кровотечі (на запущеній стадії). Для змін в клітинах шлунка характерно відсутність болю, постійна нудота, почуття переповненості органу і розпирання, підвищене газоутворення.
З черевної порожнини на зовсім занедбаному етапі онкології метастази можуть піти далі. При ураженні мозку з’являється головний біль, запаморочення, нудота, блювота, почуття підвищеного тиску, порушення основних властивостей нервової системи і аналізаторів. При проникненні патогенних клітин в спинний мозок – порушення координації, болю, слабкість, неможливість фізичної активності, скутість рухів, оніміння нижніх кінцівок і пахової зони, порушення при сечовипусканні і випорожненні. Якщо вражені відразу кілька органів, то клінічна картина ширше і яскравіше, носить змішаний характер.
 Нерідко уражаються лімфовузли черевної порожнини. Якщо ураження органів частіше відбувається на тлі поширення онкологічних клітин з током крові, то інфікування лімфатичних вузлів може статися за умови, що пухлина росте близько до лімфотіческіх судині. Проростає в його стінку і потім з лімфою мігрує в найближчі вузли. У зв’язку з цим при видаленні пухлини найближчий до неї вузол теж видаляють (повністю або частково).
Нерідко уражаються лімфовузли черевної порожнини. Якщо ураження органів частіше відбувається на тлі поширення онкологічних клітин з током крові, то інфікування лімфатичних вузлів може статися за умови, що пухлина росте близько до лімфотіческіх судині. Проростає в його стінку і потім з лімфою мігрує в найближчі вузли. У зв’язку з цим при видаленні пухлини найближчий до неї вузол теж видаляють (повністю або частково).
Часто ураження лімфовузлів передує поразці органів очеревини. Таким чином видалення частини або всього вузла дозволяє запобігти подальшому метастазування. Лімфовузли знаходяться як в стінці самої очеревини, так і за нею, і всередині. Чому піддатися раку може будь-який орган.
При ураженні лімфовузлів відзначається їх збільшення і ущільнення, загальна інтоксикація організму (нудота, слабкість, цефалгія). Біль, як правило, відсутня.
виявлення патології
Визначення метастазів, як правило, відбувається відразу при діагностиці первинної пухлини. Тобто спочатку виявляється первинне новоутворення, визначається його розмір і особливості росту.
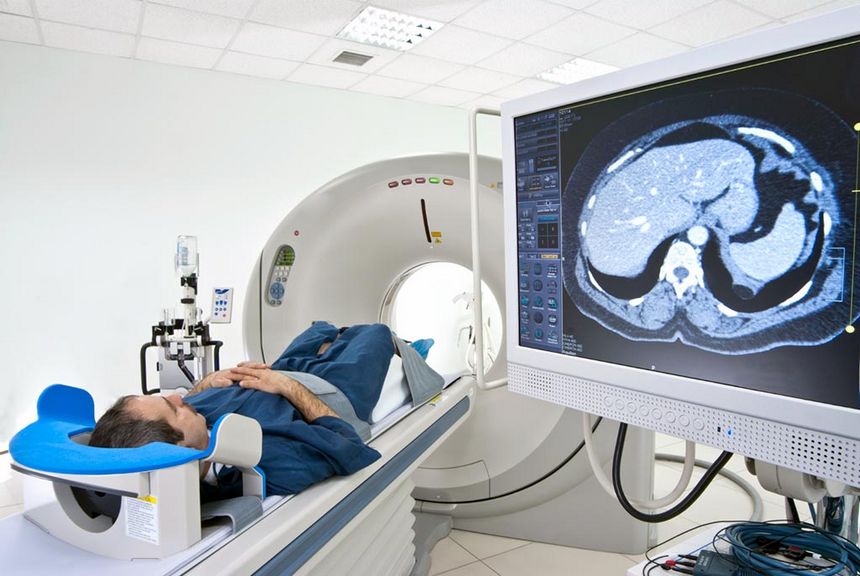
Після цього вивчаються найближчі тканини і всього організму за допомогою комп’ютерної або магнітно-резонансної томографії. Разом з цим проводиться збір анамнезу.
До інших методів діагностики відноситься:
 загальний аналіз крові (виявляє анемію);
загальний аналіз крові (виявляє анемію);- хімічний аналіз крові (рівень онкомаркерів);
- ультразвукове дослідження органів черевної порожнини і малого таза;
- забір матеріалу для гістологічного дослідження;
- лімфографія (обстеження лімфатичних вузлів);
- лапаротомія;
- пункція черевної рідини (при асциті).
Асцит – скупчення серозної рідини в черевній порожнині. Помітне випинання живота відбувається вже при скупченні одного літра, органи зазнають утисків при нагромадженні п’яти-двадцяти літрів. Внаслідок цього розвивається дихальна і серцева недостатність. Усувається проблема з допомогою викачування надлишків або дренажу.
Серозна рідина – речовина, яка в нормі повинно бути в черевної порожнини. Воно перешкоджає склеюванню органів. При раку циркуляція рідини порушується. Вона накопичується в порожнині і тисне на органи.
Чим небезпечні метастази: смерть в результаті масового ураження всіх систем організму, ослаблення імунітету, як наслідок ще більш швидке поширення онкології, часта болючість, поступове «згасання» людини. Таким чином, при обстеженні проводиться велике детальне обстеження всього організму. Відзначено, що вік пацієнта відіграє важливу роль в поширенні метастазів. Чим молодший пацієнт, тим більша ймовірність метастазування і тим множинні новоутворення.
Терапія і прогноз

Діагностикою та лікуванням патології займається онколог. Успіх терапії та її нюанси залежать від особливостей первинного новоутворення і його лікування. Важливо вчасно виявити пухлину, повністю видалити (при необхідності з сусідніми тканинами), своєчасно виявити метастази в загальній кількості.
Як і лікування головною пухлини, терапія при метастазах пропонує боротися з ними хірургічним видаленням і підкріплюють хіміолеченіем. Вирізається новоутворення при необхідності з частиною органу, де воно зафіксовано.
Крім самого факту метастаз, існує ще ряд свідчень для обов’язкової операції:
- Початок розпаду новоутворення.
- Тиск пухлиною на важливий кровоносну судину або нервове закінчення.
- Порушення течії крові і лімфи.
- Перфорація кровоносних судин.
- Проростання пухлини в сечовід.
- Кишкова непрохідність.
В рамках хіміолеченія призначається Цисплатин (протираковий засіб), Фторурацил (блокатор ділення ракових клітин). Препарати вводяться прямо в черевну порожнину. Середній курс лікування півтора року. Точний термін і схема підбирається індивідуально. Однак нерідко терапія має довічний характер. Це місцева хіміотерапія.
Для великої хіміотерапії характерно внутрішньовенне введення засобів. Використовується Цисплатин, Паклитаксел, Топотекан. Додатково в залежності від стану пацієнта і поширенні патології проводиться променева терапія і заморозка азотом.
До інноваційних та малоінвазивних методів лікування відноситься стереотаксическая радіохірургія. Пухлина точково обробляється з усіх боків високою напругою (39-45 градусів). Згідно відгуками лікарів, в результаті новоутворення знищується назавжди, а навколишні тканини залишаються недоторканими. Це ефективний і безпечний метод, але підходить для ранніх стадій захворювання. Здійснюється видалення за 5 сеансів, кожен по півгодини.
Доповнюється малоінвазивна хірургія протипухлинними препаратами. Також призначаються протівосімптомние препарати. Вони знімають біль, набряк, судоми, запалення.
Рекомендується на момент лікування і в подальшому для запобігання рецидивам дотримуватися раціонального харчування. Що передбачає відмову від куріння, алкоголю, жирної і смаженої їжі, штучних добавок, напівфабрикатів. Важливо висипатися, відпочивати, гуляти. Тобто всіма способами підтримувати і зміцнювати організм.
Після лікування показаний період відновлення для нормалізації роботи печінки і виведення токсинів. Лікування раку дуже важко переноситься організмом, помітно погіршується стан пацієнта.
Імовірність летального результату при операції з видалення пухлини або в подальшому – 5%. Що стосується метастазів, то важливо перебувати під наглядом онколога. При своєчасному виявленні вторинних вогнищ і їх видаленні прогноз сприятливий. Середня тривалість життя при ураженні печінки – півроку, мозку – щонайбільше місяць, кісток – пару років, нирок – до трьох років. Згідно зі статистикою, у більшості прооперованих людей (видалення пухлини і всіх метастазів) не відбувається рецидивів, тобто можливе повне зцілення.
Чим запущеними ситуація і більш численною новоутворення, тим прогноз гірше. Якщо рак виявлено занадто пізно, хіміолеченіе не має сенсу, а онкологія НЕ операбельна, то призначається підтримуючу терапію. Воно спрямоване на усунення симптомів і продовження життя пацієнта. На першій-другій стадії хвороби виживаність становить 80% (п’ять років і більше). На третій і четвертій стадії максимум два роки життя.
 слабкість, апатія;
слабкість, апатія; загальний аналіз крові (виявляє анемію);
загальний аналіз крові (виявляє анемію);