Пневмоцистна пневмонія – це запалення легеневої тканини (переважно альвеол), викликане впливом умовно-патогенного найпростішого мікроорганізму пневмоцисти. Найчастіше вже він давно знаходиться в організмі, але проявляє себе тільки в разі серйозних порушень імунної системи. Під ці критерії потрапляють новонароджені діти, хворі та люди з ВІЛ-інфекцією. Захворювання може протікати як у гострій, так і в прихованій формі. Існування грибка пневмоцисти засноване на споживанні кисню, тому розташування вогнища припадає саме на органи легких. Такий тип пневмонії вкрай небезпечний для людини, який має проблеми з механізмом роботи імунної системи. Потрібне ретельне і уважне обстеження, в ході якого визначиться конкретний тип збудника і можливі підозри на присутність вірусу імунодефіциту людини.
Причини пневмоцистної пневмонії
Збудником пневмонії є найпростіший організм – пневмоциста. Цей організм має двоїстий генез, так як помічено поведінку, схоже на грибкове ураження. Організм відноситься до малопатогенних групи збудників, тому виникає переважно у людей, які страждають імунодефіцитом або іншими різними порушеннями в механізмах імунної системи.
Пневмоциста розмножується саме в легеневої тканини, викликаючи симптоматику ураження дихальних шляхів або запалення легенів. Мікроорганізм при розмноженні і своєї життєдіяльності виділяє токсини в основному слабо патогенних властивостей. Важка, що супроводжується лихоманками і маренням інтоксикація утворюється в окремих випадках.
При попаданні в легені пневмоцисти вражають альвеолярну оболонку і утворюють колони цист, заповнених слизовим вмістом. Альвеоли відповідають за імунні властивості органу. Після того, як мікроорганізм почав свою життєдіяльність і розмноження, відбувається серйозне порушення газообміну.
Для вироблення нових клітин пневмоцисти користуються сурфактантом, які виконують функцію підтримки альвеол, щоб ті не спадали під час видиху. У дефіциті сурфактанту легке не в змозі виконувати повноцінну функцію дихання. Організм дає команду для збільшення вироблення постраждалих клітин, що призводить до збільшення чисельності збудника пневмонії та погіршення ситуації.
спосіб зараження
Чисельне збільшення хворих зростає у весняний і літній період, але не набагато. Переважає недуга у осіб чоловічої статі. 90% випадків зареєстровано в осіб з імунодефіцитом.
В яких випадках з’являється імунодефіцит:
- При ВІЛ інфекції, доводиться до 70% від загальної чисельності хворих.
- Люди похилого віку.
- Людина будь-якого віку, що має важке захворювання, в тому числі ракові пухлини і хвороби крові.
- Недостатність імунітету, обгрунтована властивостями вікової групи. До них відносяться новонароджені діти і люди похилого віку.
- Особи, які мають хронічні захворювання, такі як: цироз печінки, ревматоїдний артрит, хронічні проблеми з легенями, неспецифічного характеру і ін.
- Дитячий вік до 1 року, що супроводжується вродженими патологіями: недоношеність, вади розвитку серця, дихальної системи, асфіксія.
Стійкість імунітету після перенесеного захворювання не виробляється, так як може статися зараження пневмоцистной пневмонією іншого генотипу.
Згідно зі статистикою, рецидив у осіб з імунодефіцитом виникає в 10% випадків. Пневмонія при ВІЛ інфекції загострюється знову у кожного четверного. При отриманні новонародженою дитиною недуги від хворої матері діагностика і лікування нерідко виходять пізніми. У маленької дитини захворювання найчастіше протікає в прихованій формі до виникнення тяжкого ступеня, в якій уникнути летального результату мало шансів.
Симптоми пневмоцистної пневмонії
Захворювання вражає переважно людей з вродженими чи набутими різновидами імунодефіциту. Виявлено випадки, коли пневмоцистна пневмонія розвивалася у людей, які не мають ніяких проблем зі здоров’ям.
Симптоматика, що виявляється у дітей1. Нападоподібний кашель, який майже неможливо заспокоїти без спеціальних препаратів.
2. Виділення при кашлі мокротиння в’язко-слизової консистенції світлого кольору.
3. Брак повітря, напади задухи, особливо інтенсивно проявляє себе під час сну і спокою.
Статистика смертей в дитячому віці при відсутності проведення правильного лікування і своєчасного звернення за допомогою становить 60%. У новонароджених дітей часто приховано протікає пневмоцистна пневмонія, і симптоми проявляються вкрай пізно, коли вже хвороба активно розвивається і блискавично приносить ускладнення здоров’ю дитини. Період інкубації мікроорганізмів приблизно 28 дней.Сімптоми у дорослих 1. Озноб.
2. Гарячковий синдром.
3. Поверхневе і прискорене дихання.
4. Тахікардія.
5. Сухий, а потім вологий кашель з виділення мокротиння.
6. Підвищення пітливості тіла.
Статистика реєструє 90-100% летальних випадків при відсутності медикаментозної терапії. Інкубаційний період захворювання у дорослої людини 2-5 днів. Якщо недуга повернувся після проходження лікування протягом півроку, то це означає, що стався рецидив тим же збудником. У тому випадку, якщо з моменту лікування пройшло більше півроку, то поразка відбулося пневмоцист стороннього генотіпа.Сімптоми у ВІЛ-інфіцірованних1. Сухий кашель не має слизового.
2. Підвищення температури тіла від 39 до 40 градусів.
3. Різке зниження маси тіла.
4. Лихоманка на тлі інтоксикації з приєднанням інших бактеріальних збудників.
5. Утруднене дихання.
Часто в організмі хворого діють патогенні бактерії, пневмонія і при ВІЛ інфекції значно ускладнюється постановка діагнозу.
Діагностика при пневмоцистної пневмонії
Постановка діагнозу проводиться досвідченим фахівцем. Лікар з’ясовує, який спосіб життя веде пацієнт, чи були контакти з ВІЛ-інфікованими або хворими на СНІД. Збирає дані з історії хвороби про те, чи страждає пацієнт імунодефіцитом різної тяжкості та етіології.
 Обстеження пацієнта може включати в себе:
Обстеження пацієнта може включати в себе:
- Збір сечі на загальний аналіз.
- Забір крові для визначення кількості ШОЕ, лейкоцитів і еритроцитів. Також приділяється увага складу крові. Так як часто пневмоцистна пневмонія утворює виникнення анемії і значне зниження гемоглобіну.
- Призначення паразитологического обстеження. Він включає в себе біопсію, бронхоскопію, індукцію кашлю. Метод індукції кашлю проводиться найчастіше, так як є простим і швидким способом отримати дослідницький матеріал. Для цього за допомогою спеціальної невеликою металевою лопатки тиснуть на корінь язика, викликаючи кашель і відходження слизу. Для того щоб концентрація откашливаемой слизу була більше, перед процедурою проводять інгаляції соляним розчином.
- ПЛР – діагностика. Для точного визначення збудника і правильного призначення препаратів, які нададуть ефективний вплив на нього.
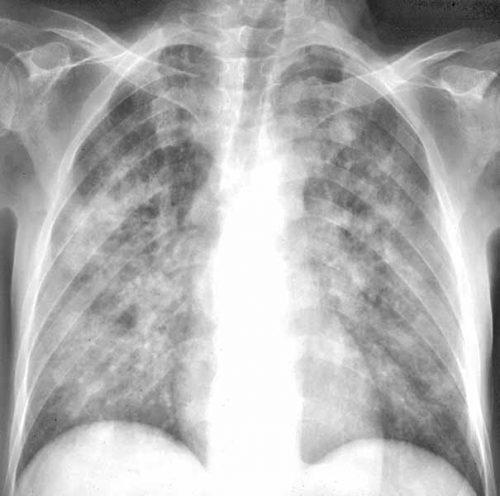
- Серед інструментальних методів найчастіше використовують рентгенографію. Рентген знімок дозволяє правильно визначити ступінь і стадію протікання хвороби. Поразка може бути утворено як на одній легені, так і на обох відразу.
Крім перерахованих вище способів, пацієнту призначать аналіз на ВІЛ-інфекції, так як пневмоцистна пневмонія в більшості випадків розвивається саме при цьому виді імунодефіциту.
Ступеня і стадії протікання захворювання
Фахівці виділили три різних стадії протікання захворювання:
- Набрякла. Триває приблизно від 1 до 7 тижнів. Має слабку симптоматику. Кашель зовсім рідкісний і убогий, посилюється тільки в кінці набрякового періоду. З’являється загальна слабкість у всьому організмі, підвищена стомлюваність, запаморочення. Якщо провести рентген-обстеження, то знімки, швидше за все нічого не виявлять.
- Ателектатическая. Займає не більше 4-х тижнів. Супроводжується сильним кашлем з пенообразной мокротою і фебрильною лихоманкою. Важка задишка при мінімальних фізичних навантаженнях. Рентген знімок вже здатний показати ателектатические зміни. Період дуже небезпечний, і при відсутності лікування закінчується летальним результатом.
- Емфізематозная. Тривалість індивідуальна. Викликає розвиток емфіземи легенів, утруднене дихання, серйозні порушення в дихальній системі і її роботі.
Залежно від того, в якій тяжкості перебіг захворювання, визначені ступеня:
- легка ступінь, супроводжується невеликим підняттям температури тіла, приблизно до 38 градусів, задишка відсутня, немає слабкості і розбитого стану, злегка затемнено уражене легке на рентгенівському знімку;
- середня ступінь, при якій відбувається підвищення температури від 38 до 40 градусів, спостерігається сильна задишка, навіть в стані спокою, погане самопочуття, кашель, слабкість і утруднене дихання, підвищується серцебиття і пульс вище 100 ударів в хвилину, рентген-знімок показує зміни в легенях ;
- важкий ступінь включає в себе всі ознаки середньої, з’являється маячний і гарячковий стан на тлі сильної інтоксикації і пригнічують дій на легкі, недостатності кисню, при проведенні рентген-обстеження виявляються великі зміни в тканинах легенів. Приєднується велика ймовірність серйозних ускладнень і виникнення незворотних патологій, рази збільшується можливість летального результату або коматозного стану з підведення препарату ШВЛ.
Важка ступінь вкрай небезпечна, при якій протікає пневмоцистна пневмонія, і у ВІЛ-інфікованих в 70% випадків не вдається знизити до допустимих значень концентрацію збудника.
Лікування і профілактика пневмонії

Для проведення ефективного лікування необхідно обов’язково звернутися до фахівця. Пневмоцистна пневмонія і лікування, проведене самостійно – не сумісні поняття. Для правильного призначення препаратів потрібно насамперед провести комплекс обстежень, які з точністю вкажуть на причину захворювання і його збудника. Так як цей вид пневмонії виникає переважно у осіб, що мають різні захворювання, пов’язані з імунодефіцитом, то неповна картина захворювання призведе до серйозних ускладнень і летального результату. Статистика смертності через несвоєчасне відвідування лікаря або відмови від лікування дуже висока, тому не варто вважати, що з недугою можна впоратися самостійно.
Лікування пневмоцистної пневмонії проходить під строгим контролем лікаря в стаціонарному відділенні. Лікування на дому строго протипоказано. При будь-якого ступеня тяжкості захворювання може виникнути дихальна недостатність або відмову роботи будь-якого органу системи. Для відновлення надходження кисню знадобиться якнайшвидше підключення хворого до апарату штучної вентиляції легенів.
У тактику лікування захворювання входить:
- напрямок в стаціонар пульмонологічного відділення;
- призначення дієтичного полегшеного, поживного раціону;
- медикаментозна терапія препаратами орального, венозного і внутрішньом’язового застосування, термін застосування зазвичай триває близько 3-х тижнів, препарати справляють гнітюче дію на збудника пневмонії та сприяють його швидкому виведенню з тканин легкого;
- для хворих на ВІЛ інфекцією проводиться терапія препаратами, що містять антиретровірусні речовини;
- симптоматичне лікування, яке може включати в себе застосування відхаркувальних препаратів, протизапальних, що регенерують і стимулюючих імунітет;
- виявлення причини імунодефіциту і проведення відповідної терапії для запобігання ускладнень;
- регулярні обстеження для того, щоб не допустити рецидив недуги або його приєднання в новій формі генотипу.
Для закріплення пройденого лікування потрібно дотримуватися профілактичні заходи, які підвищують шанси на те, що хвороба не повернеться:
- дотримуватися правил особистої гігієни, проводити регулярно вологе прибирання і трохи провітрювати житлове приміщення, особливо перед сном;
- приймати тільки корисну їжу, переглянути раціон, збільшити кількість білкової їжі і вітамінізованих соків;
- при будь-яких змінах в стані здоров’я не відтягувати похід до лікаря, ніж раніше пройде огляд і діагностика, тим більше шансів на відновлення здоров’я без наслідків.
Захворювання лікується протягом 10 днів – 3 тижнів. Залежить від ступеня тяжкості і супутніх порушень в роботі імунної системи. Велику ймовірність летального результату викликає саме пневмоцистна пневмонія, і симптоми без лікування будуть сильно погіршуватися.
Для правильної та своєчасної постановки діагнозу потрібно пройти огляд у пульмонолога, інфекціоніста та імунолога.
Виявлення хвороби на ранній стадії рідко приносить наслідки і порушення в роботі органів.