Двостороння пневмонія у дитини – небезпечне інфекційно-запальне захворювання респіраторного відділу легень. Зустрічальність цієї патології в дитячому віці достатня висока. Найбільш схильні до неї малюки першого року і діти перших 5 років життя. Так само, як і у дорослих, для запалення легенів характерний набір певних симптомів. Це виражений синдром інтоксикації, дихальна недостатність і висока лихоманка. З цієї статті можна дізнатися, звідки береться захворювання і в чому ж полягають симптоми і лікування двобічної пневмонії.
Причини виникнення
Двостороння пневмонія у дітей може бути викликана різними збудниками, переважно бактеріальної природи. Також для певної вікової групи характерні свої мікроорганізми, здатні викликати двостороннє запалення в легенях.
Пошкодження легень у дітей може бути викликано такими мікробами як:
- бактерії (пневмокок, пневмоцистами, гемофільна і кишкова паличка, хламідії, стафілококи);
- віруси (парагрип, РС-вірус, грип, аденовірус, кір);
- гриби (Аспергилл, кандида);
- асоціації мікроорганізмів.
При цьому у дітей першого півріччя життя найбільш часто збудником запалення є кишкова паличка, клебсієла і стафілококи. З атипової флори – хламідії і пневмоцистами. Важке пошкодження викликає РС-вірус, вражаючи в основному недоношених і маловагих немовлят.
У дітей до 7 років більш імовірною причиною патології служить зараження пневмококком, гемофільної палички та мікоплазми. У старшого віку при запаленні легенів найчастіше в посівах мокротиння визначають хламідії, пневмококи і мікоплазму.
Факторами до розвитку двосторонньої пневмонії в дитячому віці виступають такі патологічні прояви, як:
- часті вірусні інфекції дихальних шляхів;
- недоношеність і мала маса тіла при народженні;
- важкі ураження нервової системи;
- хронічні захворювання носоглотки і порожнини носа;
- часті обструктивні бронхіти;
- зниження імунітету;
- бронхіальна астма;
- вроджені вади розвитку;
- бронхолегеневої дисплазії.
Дуже частою причиною обсіменіння дихальних шляхів дитини асоціацією мікробів є тривале підтримання апаратного дихання. При цьому виникає вентилятор-асоційована двостороння пневмонія.
клінічна картина

Клінічно протікає двостороння пневмонія у дитини дуже важко. Виникає патологічний процес, як правило, на тлі вірусної інфекції верхніх дихальних шляхів як ускладнення.
Виділяють такі симптоми, характерні для запалення в нижніх дихальних шляхах, як:
- слабкість, млявість, відмова від їжі, у немовлят – від грудей або соски;
- невмотивовані примхливість, плач;
- у немовлят виникають відрижки або блювота;
- метеоризм, рідкий стілець;
- висока лихоманка, яка може провокувати фебрильні судоми;
- кашель малопродуктивний, часто закінчується блювотою;
- задишка у немовлят вище 60 подихів у хвилину, у дітей до 5 років – вище 40;
- втягнення поступливих місць грудної клітки;
- шкіра бліда, з сіруватим відтінком, з ціанозом навколо рота.
Дуже часто двосторонній процес має ускладнений перебіг, при цьому виникають:
- внутрішньолегеневого деструкція – гнійне ураження тканини легені з формуванням порожнин – абсцесів;
- плеврит – запалення серозної оболонки легкого;
- пневмоторакс – прорив легкого із заповненням повітрям плевральних порожнин;
- емпієма плеври – скупчення гною в плевральній порожнині;
- ДВС синдром, що супроводжується масивною кровотечею;
- шок інфекційно-токсичний;
- гостра ниркова недостатність;
- сепсис.
Всі перераховані вище стану вимагають невідкладної інтенсивної терапії та пов’язані з високою летальністю.На розвиток ускладнення можуть вказувати такі ознаки, як:
- Різке погіршення стану.
- Втрата свідомості.
- Виражена біль.
- Посилення задишки.
Діагностика і диференційний діагноз
Запідозрити то, що розвинулася двостороння пневмонія у дитини, дозволяє сукупність таких симптомів, як кашель і задишка, які поєднуються зі втягнення поступливим місць грудної клітини (межреберий, надключичних і яремної ямок, області мечоподібного відростка) і лихоманкою, яка не спадає протягом 3 і більше днів.
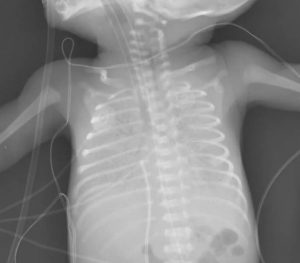
Для діагностики пневмонії використовують наступні лабораторні методи:
- загальний аналіз периферичної крові, в якому виявляються високі лейкоцити і нейтрофіли;
- біохімічний аналіз крові – дозволяє оцінити роботу печінки і нирок, електролітний обмін;
- дослідження кислотно-лужного стану – дозволяє оцінити тяжкість порушень;
- посів крові для визначення збудника;
- посів мокротиння – широко не використовується, так як виникають технічні труднощі при зборі матеріалу;
- посів виділень при пункції плевральної порожнини;
- серологічні дослідження (латекс-аглютинація, ІФА, ПЛР) допомагають визначити причинного мікроба.
Інструментальні методи діагностики пневмонії в дитячому віці:
- рентгенографія органів грудної клітки у прямій і бічній проекції – «золотий стандарт», який визначає локалізацію пошкодження, обсяг і наявність ускладнень;
- пульсоксиметрія – реєстрація сатурації – ступеня насичення крові киснем, дозволяє оцінити стан, необхідність в респіраторної підтримки;
- комп’ютерна томографія використовується при ускладненнях, а також при проведенні диференціального діагнозу;
- фибробронхоскопия застосовується для отримання тканини легені, необхідного для уточнення діагнозу в нетипових випадках.
При проведенні диференціального діагнозу потрібно враховувати вік пацієнта. Так, у грудних дітей при появі дихальної недостатності потрібно виключати:
- аспірацію грудного молока або суміші;
- потрапляння стороннього тіла в дихальні шляхи;
- гастроезофагеальний рефлюкс (зворотний занедбаність вмісту шлунку);
- пороки розвитку легенів і серця;
- муковісцидоз;
- не діагностована раніше з’єднання між стравоходом і трахеєю.
У дітей до 7 років потрібно в першу чергу виключити:
- синдром Картагенера, який включає в себе хронічний синусит, патологію бронхолегеневої системи і зворотне розташування органів;
- гемосидероз – відкладення в легенях пігменту, який утворюється після розпаду еритроцитів;
- неспецифічний альвеоліт – запалення тканини легені в результаті аутоімунного процесу.
У будь-якому віці необхідно виключати туберкульоз легенів. Для цього використовуються специфічні тести і динамічна рентгенографія.
лікування
Лікування двосторонньої пневмонії повинно проводиться в стаціонарних умовах, обумовлено це високою частотою ускладненого перебігу.
 До ознак несприятливого перебігу відносять:
До ознак несприятливого перебігу відносять:
- Задишка більше 80 в хвилину.
- Стогін при диханні.
- Порушення дихального ритму.
- Втягнення яремної ямки.
- Лихоманка, яка не знімається прийомом жарознижуючих засобів.
- Ознаки сердечно-судинної недостатності.
- Судоми і порушення свідомості.
Дитині призначається строгий лікувальний постільний режим на весь гарячковий період. Дієта використовується звичайна, легкоусвояемая, з рясним питним режимом.
Медикаментозна терапія включає в себе:
- антибактеріальні засоби, які вводяться внутрішньовенно або внутрішньом’язово, як правило, використовується поєднання кількох препаратів;
- імуноглобулін (Пентаглобін) або введення плазми з метою імунокорекції;
- введення розчинів Глюкози, Рінгера, Реополіглюкіну як детоксикації, поповнення об’єму циркулюючої крові;
- муколітики для прийому всередину і проведення інгаляцій (амброгексал, Амбробене, Бромгексин, АЦЦ);
- застосування жарознижуючих препаратів (парацетамол, Ібупрофену), в поєднанні з антигістамінними засобами (Пипольфен, Супрастин).
При розвитку пневмотораксу проводять пункцію плевральної порожнини і при необхідності налагоджують активну дренування (видалення повітря).
Двостороння пневмонія – важке захворювання легенів, яке вражає дітей будь-якого віку. Причинами хвороби найчастіше виступає бактеріальна флора. З огляду на незрілість багатьох систем дитячого організму і гіперреактивність, клінічна картина може бути різноманітною.
Перебіг хвороби важкий з високою ймовірністю розвитку ускладнень.
Лікувати хворобу в гостру стадію потрібно тільки в умовах стаціонару.